پیشگیری از سرطان پستان: چگونه خطر ابتلا به سرطان پستان را کاهش دهیم

اگر نگران ابتلا به سرطان سینه هستید، ممکن است این سوال را داشته باشید که آیا میتوانید اقدامات پیشگیرانهای را برای پیشگیری از سرطان سینه انجام دهید. برخی عوامل خطر مانند سابقه خانوادگی قابل تغییر نیستند. با این حال، تغییراتی در شیوه زندگی وجود دارد که میتوانید ریسک خود را کاهش دهید.
برای کاهش خطر ابتلا به سرطان سینه چه کاری انجام دهم؟
تحقیقات نشان میدهد که تغییر در شیوه زندگی میتواند خطر ابتلا به سرطان سینه را حتی در زنانی که در معرض خطر بالایی قرار دارند، کاهش دهد. برای کاهش خطر:
الکل را محدود کنید.
هرچه الکل بیشتری بنوشید، خطر ابتلا به سرطان سینه بیشتر میشود. توصیه کلی بر اساس تحقیقات در مورد تأثیر الکل بر خطر ابتلا به سرطان سینه این است که حتی مقادیر کم خطر را افزایش میدهد، پس باید به طور کلی از مصرف الکل اجتناب نمایید.

وزن سالم را حفظ کنید.
اگر وزن شما سالم است، برای حفظ آن تلاش کنید. اگر نیاز به کاهش وزن دارید، از پزشک خود در مورد راهکارهای سالم برای انجام این کار سوال کنید. میزان کالری دریافتی روزانه خود را کاهش دهید و به صورت تدریجی میزان ورزش را افزایش دهید.
فعالیت بدنی داشته باشید.
فعالیت بدنی میتواند به شما در حفظ وزن سالم کمک کند، که داشتن وزن در محدوده نرمال از سرطان سینه جلوگیری میکند. اکثر بزرگسالان سالم باید حداقل ۱۵۰ دقیقه در هفته فعالیت هوازی متوسط داشته باشند.

تغذیه با شیر مادر
تغذیه با شیر مادر میتواند در پیشگیری از سرطان سینه نقش داشته باشد. هرچه بیشتر به نوزاد خود شیر بدهید، اثر محافظتی آن بیشتر است.

درمان هورمونی پس از یائسگی را محدود کنید.
هورمون درمانی ترکیبی ممکن است خطر ابتلا به سرطان سینه را افزایش دهد. با پزشک خود در مورد خطرات و مزایای هورمون درمانی صحبت کنید. ممکن است بتوانید علائم خود را با درمانها و داروهای غیر هورمونی مدیریت کنید. اگر تصمیم گرفتید که مزایای هورمون درمانی بیشتر از خطرات است، پزشک متخصص زنان و زایمان در کرج کمترین دوز مناسب از داروهای هورمونی را برای شما تجویز خواهد کرد.
آیا رژیم غذایی سالم میتواند از سرطان سینه جلوگیری کند؟
داشتن یک رژیم غذایی سالم ممکن است خطر ابتلا به برخی از انواع سرطان و همچنین دیابت، بیماریهای قلبی و سکته را کاهش دهد. به عنوان مثال، زنانی که رژیم غذایی مدیترانهای با روغن زیتون فوق بکر و آجیل مخلوط دارند، ممکن است خطر ابتلا به سرطان سینه را کاهش دهند. رژیم مدیترانهای بیشتر بر غذاهای گیاهی مانند میوهها و سبزیجات، غلات کامل، حبوبات و آجیل تمرکز دارد. افرادی که از رژیم مدیترانهای پیروی میکنند، چربیهای سالم مانند روغن زیتون را بر کره ترجیح میدهند و به جای گوشت قرمز ماهی مصرف میکنند.
حفظ وزن سالم نیز یک عامل کلیدی در پیشگیری از سرطان سینه است.

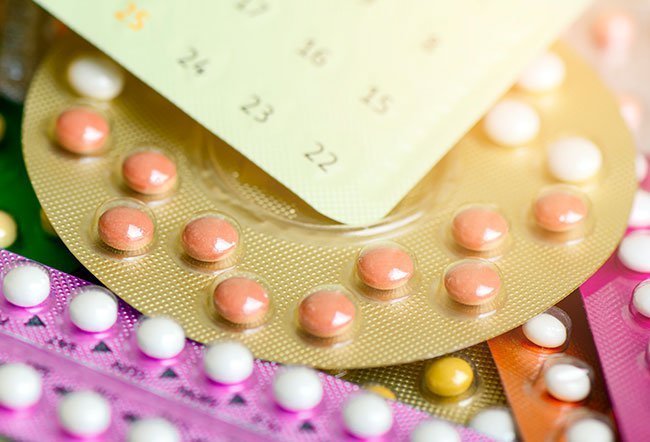
آیا بین قرصهای ضد بارداری و سرطان سینه ارتباطی وجود دارد؟
شواهدی وجود دارد که نشان میدهد پیشگیری از بارداری هورمونی، شامل قرصهای ضد بارداری و IUDهایی که هورمون آزاد میکنند، خطر ابتلا به سرطان سینه را افزایش میدهند. اما این خطر بسیار ناچیز تلقی میشود و پس از قطع استفاده از داروهای ضد بارداری هورمونی کاهش مییابد.
روشهای پیشگیری از بارداری خود را با پزشک متخصص زنان و زایمان در کرج در میان بگذارید تا بهترین شیوه پیشگیری از بارداری برای شما تعیین شود. همچنین مزایای پیشگیری از بارداری هورمونی مانند کنترل خونریزی قاعدگی، جلوگیری از بارداری ناخواسته و کاهش خطر ابتلا به سایر سرطانها از جمله سرطان آندومتر و سرطان تخمدان را در نظر بگیرید.
چه کار دیگری از من ساخته است؟
سینه خود را به صورت روتین و ماهانه چک نمایید و در صورت مشاهده هرگونه تغییر در سینهها، مانند توده جدید یا تغییرات پوستی، با پزشک خود مشورت کنید. همچنین، از پزشک متخصص زنان و زایمان در کرح بپرسید که چه زمانی ماموگرافی و سایر غربالگریها را بر اساس سابقه و وضعیت شما باید انجام دهید.